Mit 20 Wochen ist ein Fötus etwa so groß wie eine Paprika. „Und das Herz“, sagt Christian Baumgartner und formt eine kleine Lücke zwischen Daumen und Zeigefinger, „ist sogar nur so groß wie eine Kirsche.“ Der Vergleich verdeutlicht, warum es für Mediziner schwierig ist, die winzigen Organe bei einer Ultraschalluntersuchung genau zu lokalisieren und zu vermessen. Oft braucht es dafür mehr Zeit als vorgesehen, die Fehleranfälligkeit ist erheblich. Bei seiner jüngsten Tochter hat Baumgartner das selbst erlebt: „Während der Untersuchung hieß es plötzlich, dass ihr Kopf zu groß für ihr Alter sei.“ Das stellte sich zwar später als Irrtum heraus, kostete die werdenden Eltern aber einige Nerven. Deshalb freut es den aus der Schweiz stammenden Forscher umso mehr, dass eine von ihm mitentwickelte Software die Untersuchung mittlerweile präziser und einfacher machen kann. In einer Londoner Klinik ist sie in einem experimentellen Setting bereits im Einsatz. Die dortigen Ärztinnen und Ärzte, die in die Forschung dazu mit eingebunden sind, können sich bei pränatalen Ultraschalluntersuchungen von einer künstlichen Intelligenz unterstützen lassen. Sie hilft die Organe des Fötus zu verorten und vermisst sie automatisch im optimalen Winkel.
Bildgebungsverfahren liefern immer komplexere Daten

Christian Baumgartner leitet die Forschungsgruppe „Maschinelles Lernen in der medizinischen Bildanalyse“ am Exzellenzcluster „Maschinelles Lernen” der Universität Tübingen © ELIA LUCA SCHMID/UNIVERSITY OF TÜBINGEN
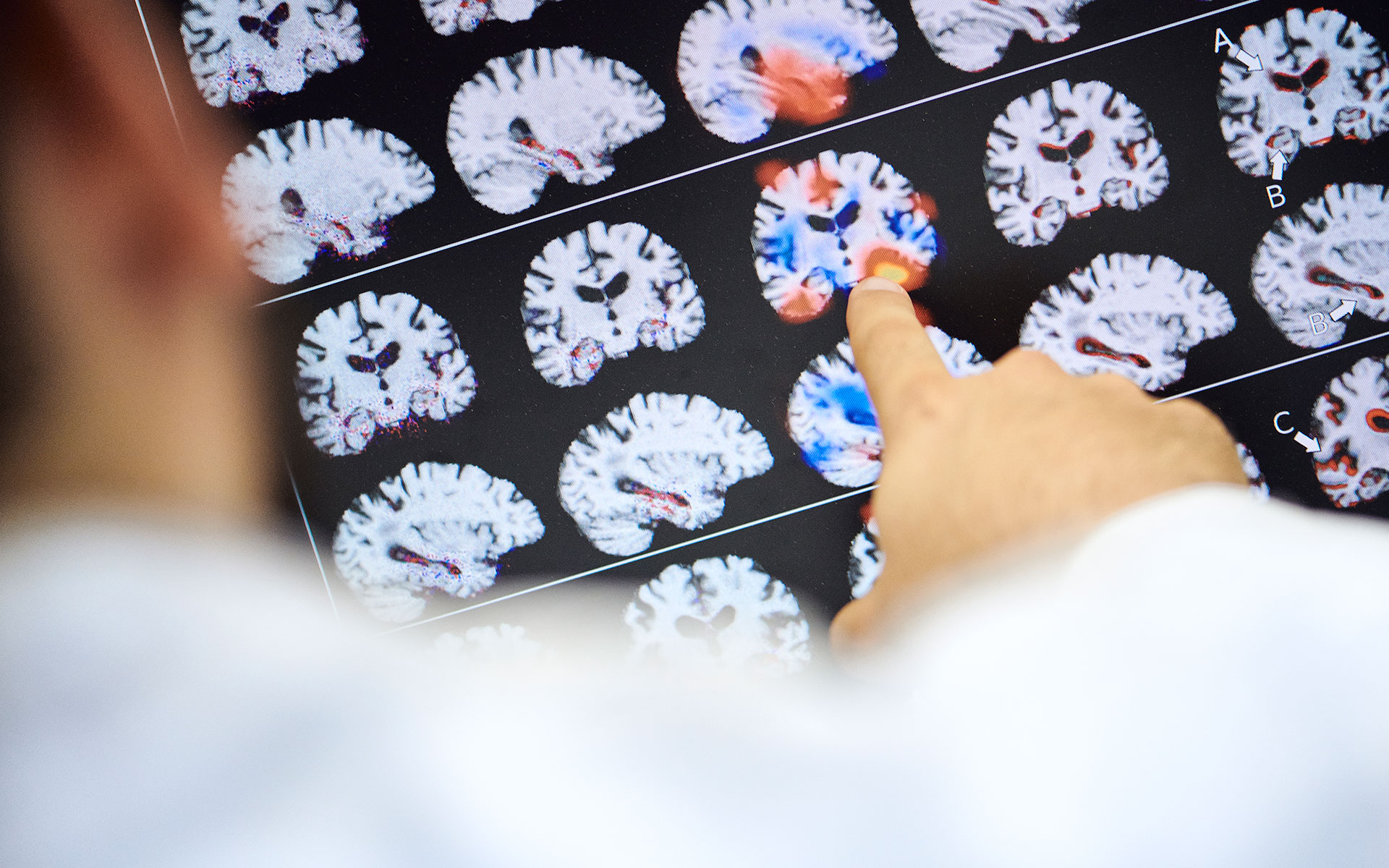
Das ist nur ein Beispiel, wie künstliche Intelligenz (KI) die Medizin verändern kann. Es gibt viele weitere: Algorithmen etwa, die mit erstaunlicher Treffsicherheit auf Mammografie-Bildern Tumore identifizieren oder bei Leberflecken zuverlässig zwischen harmlosen Hautveränderungen und Hautkrebs unterscheiden können. Dass maschinelles Lernen bei der medizinischen Bildanalyse besonders heraussticht, ist kein Zufall: Röntgen, Ultraschall, Computertomographie, Positronenemissionstomographie, Kernspintomographie, Magnetresonanztomographie, Szintigraphie – die moderne Medizin nutzt zahlreiche Verfahren, um ins Körperinnere zu schauen.
Viele davon liefern immer bessere, detailreichere und damit komplexere Daten. Mal als Momentaufnahmen, mal als Zeitverlauf etwa für die Analyse eines Herzschlags oder Stoffwechselvorgangs. „Dass bildgebende Verfahren in der Medizin immer mehr und immer multidimensionalere Daten liefern, ist einerseits großartig und andererseits ein gewaltiges Problem“, erklärt Baumgartner, der seit Februar 2021 die Forschungsgruppe „Maschinelles Lernen in der medizinischen Bildanalyse“ am Exzellenzcluster “Maschinelles Lernen” der Universität Tübingen leitet. Für die Auswertung der Daten mangele es im Klinikalltag nämlich an Zeit und Kapazitäten. Schon jetzt gibt es weitaus mehr Daten als Ärztinnen und Ärzte, die diese bewerten können. So gesehen sei KI schlicht notwendig, um die Datenflut überhaupt effizient zu nutzen. Hinzu komme der Mehrwert, den Maschinen der Medizin bieten. Etwa, dass sie konsistenter arbeiten als Menschen. „Vereinfacht gesagt: Algorithmen haben keine schlechten Tage und werden auch bei Überstunden oder Kaffeemangel nicht müde und unkonzentriert. Es gibt also weniger menschliche Faktoren, die das Ergebnis verzerren“, erklärt Baumgartner. Zumal es normal sei, dass verschiedene Radiologen und Pathologen unterschiedliche Schlüsse aus ein- und denselben medizinischen Bildern oder Gewebeproben ziehen. Das ist schwierig, wenn es um entscheidende Fragen wie „Krebs oder kein Krebs?“ geht, von denen die Therapieentscheidung für den Patienten abhängt. „KI hilft in solchen Fällen, eine klare Einschätzung zu erhalten und Fehldiagnosen zu vermeiden.“
Menschen können von Maschinen lernen
Baumgartner studierte zunächst Elektrotechnik an der ETH Zürich, bevor er im Biomedical-Engineering-Master erstmals mit medizinischer Bildanalyse in Berührung kam. Die fand er so faszinierend, dass sie ihn fortan nicht mehr losließ: Nicht bei seiner Doktorarbeit am St. Thomas Hospital in London, nicht bei seiner ersten Post-Doc-Stelle am Imperial College in London, nicht bei seiner zweiten an der ETH Zürich und auch nicht bei einem einjährigen Ausflug in die Privatwirtschaft. Dass er nun in Tübingen am Transfer neuer Technologien in die medizinische Praxis arbeiten kann, ist für den 37-Jährigen ein großes Glück. „Es mag kitschig klingen, aber ich würde die Welt durch meine Forschung wirklich gerne etwas voranbringen. Und da KI das Gesundheitswesen zweifelsfrei nachhaltig verbessern kann, habe ich nun eine echte Chance dazu.“
Die moderne Medizin nutzt zahlreiche Verfahren, um ins Körperinnere zu schauen © ELIA LUCA SCHMID/UNIVERSITY OF TÜBINGEN
Das gelte umso mehr, weil Algorithmen nicht nur bestehende Verfahren verbessern, sondern auch neues Wissen und neue Diagnoseverfahren zur Medizin beisteuern können. Algorithmen zu trainieren und Maschinen etwas beizubringen, sei eben nur ein Aspekt. Der andere bestehe darin, etwas von den Maschinen zu lernen. Ein Punkt, der sein Forschungsinteresse besonders weckt: „Algorithmen sind zum Beispiel in der Lage, anhand von Netzhaut-Aufnahmen das Alter und Geschlecht eines Menschen zu bestimmen und sein Risiko für einen Herzinfarkt oder Demenz einzuschätzen. Wir wissen nicht genau, anhand welcher Parameter die Maschinen das machen. Aber es funktioniert zuverlässig – und Menschen können das bisher nicht“, sagt Baumgartner und klickt sich mit spürbarer Begeisterung durch eine Reihe von Bildern auf seinem Computerbildschirm. Sie zeigen die besagten Netzhaut-Aufnahmen, dünne Blutgefäße ziehen sich darauf durch eine orangerote runde Masse, die ein wenig an einen Eidotter erinnert. Wenn Maschinen jetzt schon bisweilen mehr können als Menschen, werden sie dann künftig Ärztinnen und Ärzte überflüssig machen?
Die Radiologie wird sich grundlegend verändern
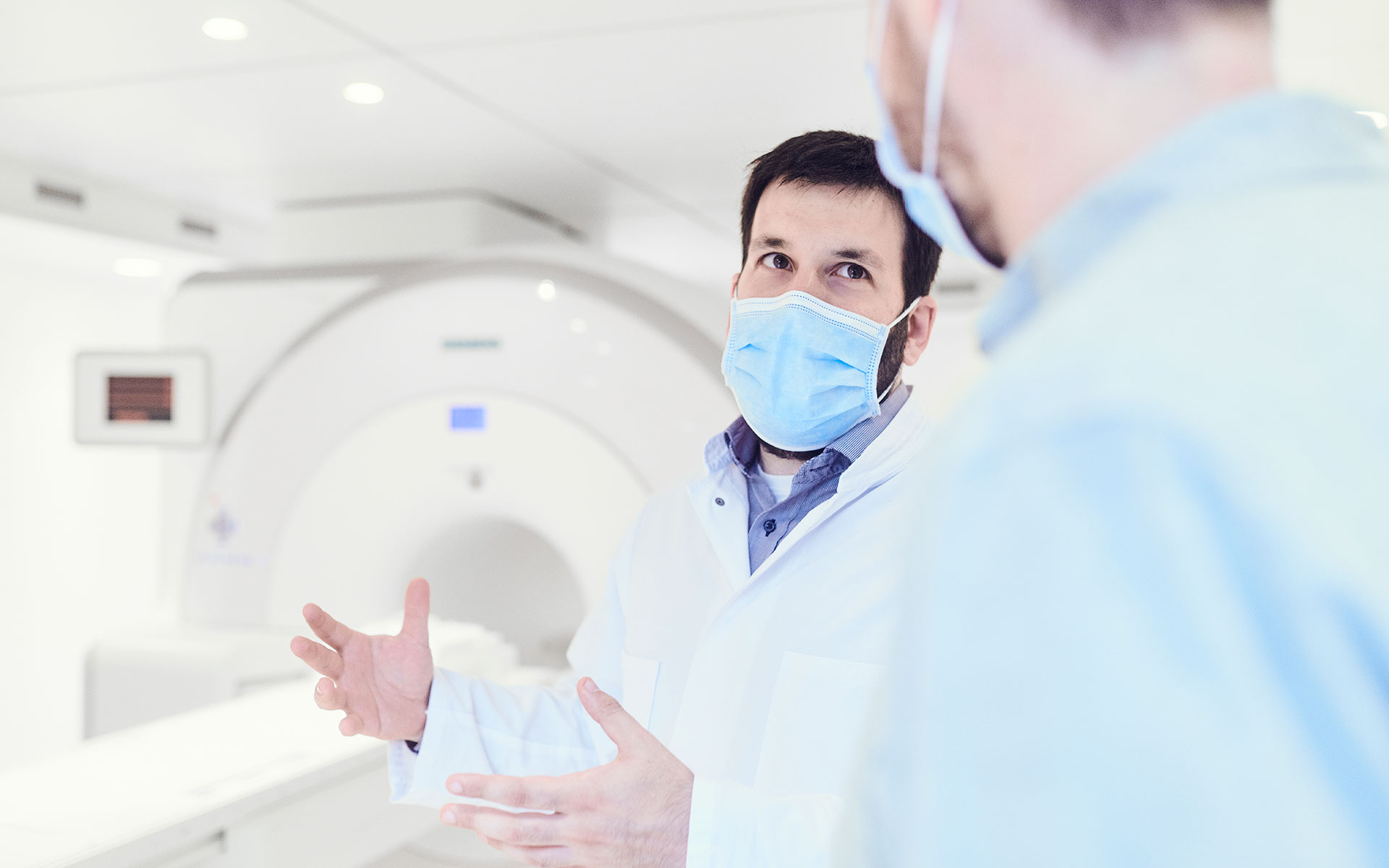
Professor Sergios Gatidis schmunzelt über diese Frage. Er ist Oberarzt am Universitätsklinikum Tübingen, Facharzt für Radiologie und Mitglied in gleich zwei Exzellenzclustern der Universität Tübingen. Im Exzellenzcluster „iFIT” (“Individualisierung von Tumortherapien durch molekulare Bildgebung und funktionelle Identifizierung therapeutischer Zielstrukturen”) befasst er sich mit der onkologischen Bildgebung, im Cluster „Maschinelles Lernen” ist er der Experte für die Anwendung von Methoden des maschinellen Lernens in der medizinischen Bildgebung. Angst um seinen Job hat er nicht: „Ich bin sicher, dass es auch in Zukunft noch Radiologen geben wird. Sie werden nur ganz anders arbeiten als heute.“ Er rechnet damit, dass sein Fachbereich sich im nächsten Jahrzehnt grundlegend verändern wird. So sehr, dass er vielleicht einen neuen Namen brauchen wird. Datenmedizin oder Diagnosemedizin vielleicht? Doch zum einen werde das noch einige Zeit dauern, zum anderen würden die Veränderungen Mediziner nicht überflüssig machen. „Statt vor allem auf Bilder zu starren, werden wir die passenden Verfahren und Algorithmen auswählen und uns bei der Analyse und Interpretation von ihnen unterstützen lassen. Etwa, um aus der stetig zunehmenden Masse von Bildern jene herauszufiltern, die besondere medizinische Aufmerksamkeit erfordern“, sagt Gatidis.
Er hat keinen Zweifel daran, dass Maschinen im bloßen Erkennen von Auffälligkeiten Menschen übertreffen können. „Nur ist das eben längst nicht alles“, stellt er klar und verdeutlicht das an einem Beispiel: Ein Schatten auf der Lunge sei eben erstmal nur ein Schatten auf der Lunge. Ob es sich dabei um einen Tumor, entzündetes Gewebe oder etwas ganz anders handle, müsse mithilfe weiterer Informationen geklärt werden, etwa durch Laborwerte und Gewebeprobe, der Krankengeschichte des Patienten oder seinem aktuellen Gesundheitszustand. Von einer Infrastruktur, die solche Daten automatisch zusammenführt, sei man noch meilenweit entfernt. Und obwohl niemand das Potenzial von KI in der Medizin bestreitet, gehört zur Wahrheit eben auch: „Ich habe bisher nur sehr wenige Produkte gesehen, die im Klinikalltag bestehen würden.“

KI hilft in manchen Fällen, eine klare Einschätzung zu erhalten und Fehldiagnosen zu vermeiden © ELIA LUCA SCHMID/UNIVERSITY OF TÜBINGEN
Tatsächlich ist es eine der größten Herausforderungen, die Technologie in die Praxis zu bringen. Das kann nur gelingen, wenn die Produkte einfach und intuitiv zu bedienen sind und einen echten Mehrwert bringen, etwa Zeit sparen oder die Diagnosen verbessern. „Sie müssen den Ärzten das Leben vom ersten Tag an spürbar leichter machen. Andernfalls wird sich im arbeitsreichen und hektischen Klinikalltag niemand darauf einlassen“, sagt Gatidis. Ein gelungenes Beispiel dafür sei die automatische Volumenmessung von Organen, etwa die Größenbestimmung der Herzkammern während eines Schlages. Dafür braucht ein Radiologe etwa eine halbe Stunde, eine Maschine schafft es in unter einer Minute. „Da überlegt man natürlich nicht zweimal“, so der Radiologe. Doch solche Beispiele seien aktuell noch rar.
Riesige Datenmengen können dem Einzelnen nützen
Das weiß auch Christian Baumgartner, für den der Austausch mit Praktikern enorm wichtig ist. „Die besten Technologien helfen ja nichts, wenn wir an der Realität vorbeidenken“, sagt er. Die Schnittstelle zwischen Forschung und Praxis sucht er immer wieder, musste dabei aber auch feststellen: „Wissenschaft allein kann das Gesundheitswesen nicht revolutionieren. Es braucht auch Firmen, die den Input in praxistaugliche und komfortabel nutzbare Produkte überführen.“ Das passiere zum Beispiel gerade in Großbritannien, wo Algorithmen seit Kurzem im großen Stil Brustkrebs-Screenings unterstützen. Neben dem Technologietransfer interessieren Baumgartner aber auch philosophische und psychologische Fragen, die seine technische Forschung aufwirft. Wie können Menschen und Maschinen gut zusammenarbeiten? Was passiert zum Beispiel, wenn Ärztin und Algorithmus zu unterschiedlichen Ergebnissen kommen? Oder Arzt und Patient die Einschätzung einer KI nicht verstehen? „Die Gestaltung der Zusammenarbeit wird enorm spannend.“

Baumgartner und Gatidis arbeiten interdisziplinär im Exzellenzcluster „Machinelles Lernen“ © ELIA LUCA SCHMID/UNIVERSITY OF TÜBINGEN
Zusammenarbeit. Dieses Stichwort ist Baumgartner wichtig. Mensch gegen Maschine? Mit diesem Narrativ kann er nichts anfangen. „Es gibt Bereiche, in denen Maschinen Menschen überlegen sind. Und solche, in denen es Maschinen nicht mit Menschen aufnehmen können. Damit am Ende der Patient profitiert, muss man beides zusammenbringen.“ Baumgartner und Gatidis haben beide keine Zweifel, dass das gelingen kann und dass maschinelles Lernen das Gesundheitswesen ein stückweit revolutionieren wird. Nicht zuletzt, weil es den Megatrend der personalisierten Medizin vorantreibt. Dass riesige Datenmengen am Ende dem Einzelnen nützen, wirkt zunächst paradox. „Doch das Erkennen von Mustern hilft tatsächlich dabei, individuelle Therapieentscheidungen zu treffen“, erklärt Baumgartner.
Wann die Technologie im klinischen Alltag angekommen sein wird? Baumgartner zögert. „Innerhalb der nächsten zehn Jahre wird KI die Medizin bereits viel stärker beeinflussen als heute.“ Der Blick in die Zukunft bleibt am Ende ungleich schwieriger als der Blick ins Körperinnere.
Text: Nina Himmer
Christian Baumgartner war von 2021 bis 2024 Mitglied unseres Clusters und Leiter der unabhängigen Forschungsgruppe „Maschinelles Lernen in der medizinischen Bildanalyse“. Aktuell ist er Assistenzprofessor für „Health Data Science“ an der Universität Luzern, Schweiz.
Sergios Gatidis war von 2020 bis 2023 ein Mitglied unseres Clusters und ist aktuell außerordentlicher Professor bei Stanford Health Care, USA.

Verantwortung kann man nicht an einen Algorithmus delegieren

Wie man neuronale Netze mit Unsicherheiten ausstattet

